Noticias
Tasa de fatalidad y características de los pacientes que fallecen en Italia por COVID-19
Mar. 24/03/2020
Recientemente se publicó un artículo de opinión en la revista JAMA en relación a la tasa de mortalidad por COVID-19 en Italia. Se destacan 3 principales variables que podrían ayudar a entender la misma y contrastarla con otros países como Alemania. Dentro de estas se destaca: población más añosa, definición de muerte por COVID-19, y testeo.
Pasamos a resumir los aspectos más relevantes del artículo junto con un análisis personal.
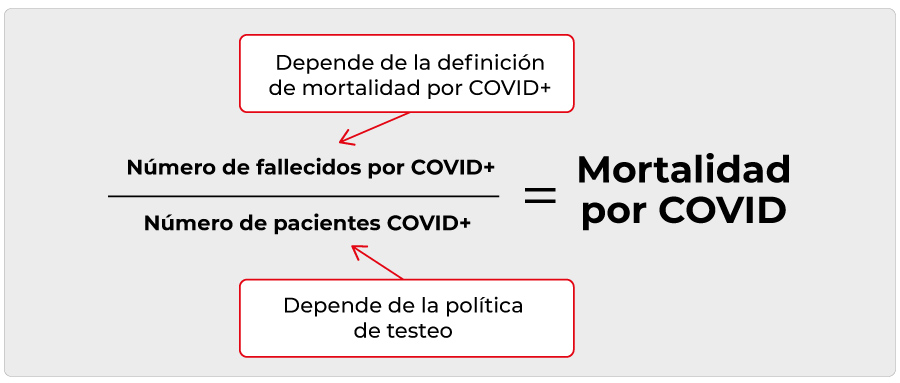
Durante el estallido de la pandemia por COVID-19, el Instituto Nacional de Salud Italiano implementó un sistema de vigilancia en todos los pacientes con COVID-19. Los datos se obtuvieron de las 19 regiones de Italia y las 2 provincias autónomas. Los casos COVID-19 fueron diagnosticados mediante RT-PCR en aquellos pacientes con distrés respiratorio severo. La tasa de fatalidad se definió como el número de muertos en personas COVID-19+ dividido por el número total de personas COVID-19+. Hasta el 17 de marzo, la tasa de mortalidad era de 7,2%. Esta tasa es significativamente mayor que en otros países y puede atribuirse a los siguientes tres factores:
Edad poblacional
Las características demográficas de Italia difieren de otros países. En 2019, 23% de la población tenía 65 años o más. COVID-19 es más letal en pacientes más añosos.
La tasa de fatalidad en Italia es mayor que en China (2,3%). Cuando los datos son estratificados por franja etaria, la tasa es similar entre los 0-69 años, pero mayor en Italia en aquellos mayores de 70 años. Esta diferencia es difícil de explicar, pero vale la pena resaltar que la incidencia de la enfermedad es distinta entre ambos países en este grupo etario. En Italia el número de COVID-19+ en los mayores de 70 años representa el 37,6% del total de los casos, mientras que solo el 11,9% en China.
Definición de mortalidad por COVID-19
Dada la ausencia de criterios claros para definir mortalidad por COVID-19, se optó por definir como tal toda muerte en paciente COVID-19+. En una muestra de 355 pacientes que fallecieron en Italia por COVID-19, 30% tenía enfermedad coronaria, 35,5% diabetes, 20,3% cáncer, 24,5% fibrilación auricular, 6,8% demencia y 9,6% ataque cerebro vascular. Solo 0,8% carecían de antecedentes personales patológicos, 25,1% un antecedente de importancia, 25,6% dos antecedentes y 48,5% 3 o más. La presencia de estas comorbilidades podría explicar la mortalidad de forma independiente a la infección por COVID-19.
Estrategia de diagnóstico
Después de una estrategia inicial extensiva de realizar tests a individuos sintomáticos y de contactos asintomáticos, a partir del 25 de febrero el Ministerio de Salud definió una política más restringida en cuanto a qué pacientes testear. Se priorizaron los pacientes con enfermedad respiratoria severa que requerían hospitalización. Esta estrategia resultó en una alta tasa de casos positivos (19,3% desde el 14 de marzo) y una aparente mayor fatalidad dado que los casos leves no eran testados (la tasa de fatalidad fue de 3,1% el 24 de febrero y de 7,2% el 17 de marzo).
Tomado de: JAMA. Published online March 23, 2020. doi:10.1001/jama.2020.4683.
Análisis
En Uruguay el porcentaje de población mayor de 65 años es de 14.1% (http://www.ine.gub.uy/documents/10181/35289/analisispais.pdf). Este porcentaje no puede modificarse. ¿Qué medidas pueden tomarse para prevenir un aumento en la tasa de mortalidad? En un mundo ideal implementaríamos una estrategia de testeo a todos los individuos asintomáticos o sintomáticos que hayan tenido contacto con un paciente COVID-19+, de esta forma estaríamos maximizando el denominador en la tasa de incidencia y mortalidad. Para evitar el sesgo de atribución (en el cual el médico decide si un paciente muere por causa respiratoria COVID-19 o por un IAM) debe usarse una definición amplia y objetiva como es utilizada por Italia. De esta forma incluiríamos a TODOS y no se nos escapa nadie. La elección de una definición amplia maximiza el numerador pero tiene como consecuencia de puedan incluirse pacientes en quienes la muerte puede no deberse a COVID-19 siendo este tan solo un elemento asociado. Si concomitantemente maximizamos el denominador (tomando una postura de testeo amplia) tendríamos una visión menos contaminada y más cerca de la realidad (Figura 1). En el mundo real el testeo es limitado por los recursos de cada país lo que afecta invariablemente la interpretación y comparación de resultados. Lo que debemos tener en cuenta es que si usamos una definición global de mortalidad, pero restringimos el testeo a los pacientes graves (como hizo Italia), generamos una sobre-estimación dado que estamos testeando solo a los pacientes más graves y que por lo tanto tendrán mayor probabilidad de muerte.
En conclusión, al comparar la tasa de mortalidad de distintos países tanto para COVID-19+ como para cualquier otra patología debemos simplemente recordar y aplicar estos 3 factores: estructura demográfica, definición utilizada, forma de testeo.
Dr. Victor Dayan
Presidente
Sociedad Uruguaya de Cardiología


